Você já se perguntou se o cansaço constante, a perda de interesse e as mudanças no sono podem ser algo mais do que um dia ruim?
Mais de 300 milhões de pessoas no mundo vivem com depressão e muitas não recebem o cuidado necessário. Esse transtorno depressivo vai além da tristeza: afeta seu rendimento no trabalho, estudos e relações.
Neste guia você vai entender os principais sintomas da depressão e como reconhecer sinais em você e em quem convive com você. Também verá por que buscar tratamento importa e quais caminhos existem, desde psicoterapia até antidepressivos, conforme a gravidade.
Na Depressão há riscos sérios, incluindo suicídio, mas há formas comprovadas de tratamento e suporte. Leia com atenção: informação prática pode ser o primeiro passo para a sua recuperação.

Principais conclusões
- Depressão é mais que tristeza; é um Transtorno Mental que afeta atividades diárias.
- Milhões de pessoas são afetadas; você não precisa enfrentar isso sozinho.
- Reconhecer sinais e sintomas ajuda a buscar tratamento adequado.
- Tratamentos eficazes existem, incluindo psicoterapia e medicamentos.
- Procure ajuda imediata se houver risco de suicídio.
Qual médico consultar para tratar Depressão?

Atendimento Especializado focado em Depressão: Sintomas e Diagnostico
- Atualmente Sou Formado em psiquiatria na instituicao mais Renomada do Brasil, Tenho como meu maior propósito o foco no diagnóstico preciso e no tratamento individualizado da Depressão em adolescentes e adultos
- Minha abordagem é empática, acessível e baseada em evidências — explico de forma simples e leve, para que qualquer pessoa entenda o que está vivendo
- Inclusive utilizo técnicas modernas de neurociência, PNL e reprogramação mental para ajudar o paciente a desenvolver foco, produtividade e autoconhecimento
- Além das consultas, sou mentor de desenvolvimento pessoal e ofereço acompanhamento contínuo com suporte fora do consultório, fortalecendo a autoestima e promovendo resultados reais, sem culpa e com mais liberdade
- Sobretudo tenho uma vasta experiência clínica com Depressão, ajudando a diagnosticar e tratar diversos pacientes, também já tive depressão, consigo compreender na pele as dificuldades enfrentadas por você
O que é depressão: conceito, prevalência e por que importa para sua saúde mental
Entender o que é a depressão ajuda você a ver a diferença entre tristeza passageira e um problema que precisa de avaliação médica.
Transtorno depressivo é um Transtorno do humor, não apenas uma reação normal a perdas ou dificuldades. Ele envolve sintomas persistentes que afetam o trabalho, os estudos e as relações.
Mais de 300 milhões de pessoas no mundo vivem com esse problema. Esse número aumentou a carga sobre os serviços de saúde nos últimos anos.

Como os episódios se manifestam
Os episódios podem ser leves, moderado a graves. Um episódio maior dura pelo menos duas semanas e prejudica o funcionamento diário.
Por que isso importa
- Identificar risco e fatores precocemente reduz sofrimento.
- Diagnóstico correto orienta tratamento, desde psicoterapia até antidepressivos e outros medicamentos.
- Respostas coordenadas em saúde ampliam acesso e cuidam mais pessoas.
Tristeza, luto e “desânimo” x Transtorno depressivo: como diferenciar?
Saber distinguir tristeza comum de um Transtorno depressivo é essencial para cuidar da sua saúde mental.
Sentimentos reativos após uma perda ou evento estressante são normais. Eles aparecem em ondas, ligadas a lembranças, e costumam melhorar com o tempo.

Sentimentos temporários x sintomas persistentes
Na tristeza reativa, você mantém funções básicas: trabalha, conversa com amigos e se envolve em atividades. Às vezes há choro e saudade, mas sem grande prejuízo funcional.
Já a depressão exige atenção quando o humor deprimido ou a perda de interesse persiste por pelo menos duas semanas. Nesses casos, os sintomas afetam trabalho, estudos e relações.
“Se seus dias deixam de ter prazer, energia e sono está alterado por semanas, procure avaliação.”
Observe sono, apetite, concentração e isolamento. Se os sinais não melhoram com apoio social ou tempo, o transtorno pode estar em curso.
- Identifique duração, intensidade e prejuízo na vida.
- Peça ajuda cedo: tratamento reduz sofrimento e acelera recuperação.
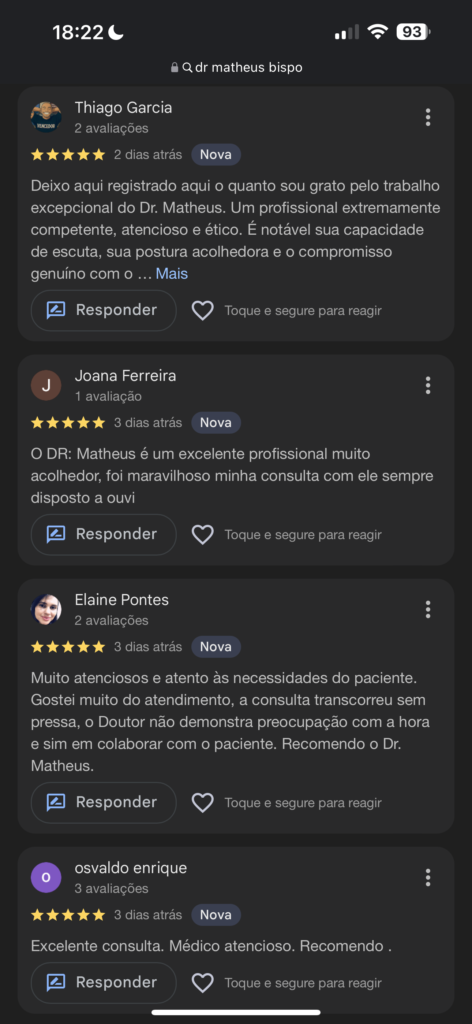
Faca parte do grupo de pacientes mais satisfeitos com o Diagnóstico e tratamento da Depressão:
DEPRESSÃO
O termo aqui usado descreve um quadro com três pilares: humor persistentemente triste, perda de interesse (anedonia) e energia reduzida.

Esses sintomas afetam seu sono, apetite, autoestima, libido rendimento no trabalho e suas relações. Pequenas tarefas ficam mais difíceis. Conversas e lazer perdem prazer.
Muitas pessoas com depressão não chegam ao tratamento por falta de recursos, estigma ou avaliações imprecisas na atenção primária. Isso atrasa o cuidado e aumenta o sofrimento.
Sobre depressão, é útil conhecer fatores que favorecem o início e a manutenção dos sintomas: genética, estresse crônico, perdas e uso de substâncias.
- O que observar: humor baixo, perda de prazer, cansaço que não passa.
- Barreiras: vergonha, exigência financeira, diagnóstico tardio.
- Primeiro passo: procurar Psiquiatra especialista
| Sintoma | Impacto | Possível causa | Primeira ação |
|---|---|---|---|
| Humor deprimido | Isolamento social | Estresse/biologia | Buscar avaliação |
| Anedonia | Perda de motivação | Alterações neuroquímicas | Ativação gradual |
| Baixa energia | Queda de produtividade | Privação de sono/medicamentos | Rever sono e rotina |
Resumo: depressão é tratável. Comece com uma avaliação, peça apoio e mantenha expectativas realistas sobre a recuperação.
Sinais e sintomas principais que você precisa reconhecer
Quando pequenas tarefas passam a parecer impossíveis, é hora de prestar atenção aos sintomas. Reconhecer sinais cedo ajuda você a buscar apoio e reduzir prejuízos na vida diária.
Humor deprimido, anedonia e perda de energia
Humor persistente de tristeza ou apatia e perda de interesse por atividades são sinais nucleares.
A queda de energia se manifesta como cansaço constante e dificuldade para iniciar tarefas simples.
Alterações de sono, apetite, concentração e autoestima
Mudanças no sono, insônia ou dormir demais, e no apetite ocorrem com frequência.
Você pode notar falta de foco, esquecimento e autocrítica excessiva que afeta a autoestima.
Agitação ou retardo psicomotor, dor sem causa definida
Algumas pessoas mostram inquietação; outras ficam mais lentas. Queixas físicas, como dor sem explicação, também aparecem.
Pensamentos de morte e risco de suicídio
Se surgirem pensamentos sobre morrer ou ideias de autoagressão, trate isso como emergência. Procure ajuda imediata.
- Você vai identificar humor deprimido na maior parte do dia e perda de prazer.
- Reconheça alterações de sono e apetite, e sinais de queda de concentração.
- Perceba agitação, lentificação e dores sem causa.
- Busque avaliação profissional mesmo em casos de depressão leve: vários sintomas juntos podem causar prejuízo funcional.
Informar-se é uma forma prática de cuidado. Tratamentos como terapia e antidepressivos ou outros medicamentos existem e podem ajudar.
Quando é depressão? Critérios, “duas semanas” e gradação leve, moderada e grave
Saber quando os sintomas configuram um quadro clínico ajuda você a procurar avaliação no momento certo.
Um episódio depressivo maior exige sintomas quase diários por pelo menos duas semanas. Nessa janela, o humor deprimido ou a perda de interesse deve causar prejuízo no trabalho, estudos, vida social ou familiar.
Profissionais avaliam número e intensidade dos sintomas para definir gravidade.
- Leve: poucos sintomas e impacto moderado na rotina.
- Moderada: mais sintomas e perda clara de funcionalidade.
- Grave: grande prejuízo; episódios com sintomas psicóticos são automaticamente graves.
O diagnóstico orienta o plano de cuidado. Em casos leves, a psicoterapia e suporte social podem ser suficientes.
Quadros moderados a graves costumam exigir combinação de psicoterapia e medicamentos. Reavaliações periódicas garantem ajuste do tratamento conforme a resposta.
Lembre: gravidade não é rótulo imutável. Com avaliação e cuidado adequado, muitas pessoas melhoram e retomam a vida e a saúde.
Causas e fatores de risco: genética, ambiente e psicologia trabalhando juntos
Entender por que a depressão aparece ajuda você a ver como prevenir e ajustar o tratamento conforme sua história.
Modelo biopsicossocial e diátese‑estresse
O modelo integra biologia, mente e contexto social.
Diátese‑estresse significa que vulnerabilidades (genéticas ou psicológicas) encontram estressores e o transtorno pode emergir.
Fatores genéticos e história familiar
Fatores genéticos respondem por cerca de 40% do risco. Ter história familiar aumenta probabilidade, mas não determina destino.
Eventos adversos, trauma e estresse crônico
Traumas na infância e estresse prolongado elevam o risco e podem reduzir a resposta ao tratamento.
Uso de substâncias e medicamentos
Álcool e outras drogas aumentam a chance de sintomas e piora clínica.
Alguns medicamentos — como interferon, beta‑bloqueadores, isotretinoína e certos anticonvulsivantes — podem precipitar sintomas e exigem monitoramento.
Condições clínicas e saúde física
Doenças crônicas (cardíacas, tireoide, neurológicas) se relacionam bidirecionalmente com o transtorno. Tratar condições médicas ajuda no controle dos sintomas.
- Mapear fatores permite personalizar o tratamento.
- Ajustar hábitos — sono, rotina e apoio social — funciona como estratégia de cuidado.
- Identificar medicamentos e uso de substâncias reduz risco e melhora resposta a antidepressivos.
| Fator | Como aumenta o risco | Ação prática |
|---|---|---|
| Fatores genéticos | Maior vulnerabilidade biológica | Informar histórico familiar ao profissional |
| Trauma/estresse crônico | Altera resposta ao tratamento | Terapia focada em trauma e suporte |
| Uso de substâncias | Piora de sintomas e interação com medicamentos | Redução/abstinência e acompanhamento especializado |
| Medicamentos | Podem precipitar sintomas | Revisão e monitoramento médico |
| Doenças físicas | Relação bidirecional com o transtorno | Tratar com equipes integradas |
Tipos e especificadores: entendendo os transtornos depressivos
Nem todo quadro depressivo é igual; reconhecer a forma facilita a escolha terapêutica.
Transtorno depressivo recorrente e episódios depressivos
Um episódio pode ser único ou fazer parte de um padrão recorrente. No CID-11 há opção para episódio único e para transtorno depressivo recorrente.
Saber se você tem episódios repetidos ajuda a prever risco de recaída e a planejar terapia e uso de antidepressivos.
Subtipos e características
O DSM-5 descreve especificadores que mudam o quadro clínico. Exemplos comuns:
- Melancólica: anedonia marcada, piora matinal, despertar precoce e retardo psicomotor.
- Atípica: reatividade do humor, hipersonia e ganho de apetite/peso.
- Com sintomas psicóticos: delírios ou alucinações; exige cuidado intensivo e abordagem combinada.
“Classificar não é rotular; é ajustar tratamento à sua realidade.”
Se houver história de mania ou hipomania, considere avaliação para transtorno afetivo bipolar antes de iniciar ou mudar medicamentos.
| Característica | Sinal clínico | Implicação para tratamento |
|---|---|---|
| Episódio único | Sintomas limitados a um período | Terapia e acompanhamento; avaliação de fatores genéticos e ambientais |
| Recorrente | Vários episódios ao longo do tempo | Considerar manutenção com terapia e, se indicado, antidepressivos |
| Melancólica | Anedonia, piora matinal, retardo | Resposta favorável a certos antidepressivos e terapia combinada |
| Atípica | Hipersonia, ganho de peso, sensibilidade interpessoal | Avaliar comorbidades e ajustar abordagem psicoterápica |
| Com sintomas psicóticos | Delírios/alucinações | Internação possível, antipsicóticos + antidepressivos |
Leve lembrança: a tipificação ajuda seu médico a personalizar a terapia e reduzir riscos. Leve perguntas sobre seu padrão de episódios e sintomas para a consulta.
Depressão e transtorno afetivo bipolar: o papel da mania e hipomania
Oscilações entre altos de euforia e baixos de abatimento exigem atenção clínica. No transtorno afetivo bipolar, há alternância clara entre episódios de mania/hipomania e fases depressivas, separados por períodos de humor relativamente normal.
Alternância entre mania e depressão e por que o diagnóstico preciso importa
Mania manifesta-se por humor elevado ou irritado, menos necessidade de sono e fala acelerada. Também pode haver autoestima inflada e comportamento impulsivo.
Reconhecer mania diferencia depressão unipolar de bipolar. O diagnóstico correto evita tratamentos inadequados e reduz o risco de piora.
- Conte ao médico picos de energia, impulsividade e mudanças no sono.
- Registre datas e duração dos episódios; leve exemplos concretos.
- Mapeie uso substâncias, pois isso pode confundir o quadro.
- Pedir relatos de familiares ajuda, pois a pessoa pode não perceber mudanças.
“Um diagnóstico preciso salva qualidade de vida e orienta escolhas terapêuticas seguras.”
Impactos na sua vida e risco de suicídio: sinais de alerta e ação imediata
Quando o dia a dia começa a ficar pesado, é hora de avaliar o risco e pedir apoio. A depressão prejudica produtividade, relações e autocuidado. Tarefas simples ficam mais cansativas e você pode se isolar.
Comprometimento funcional e estigma
O transtorno afeta trabalho, escola e responsabilidades familiares. Muitas pessoas evitam buscar ajuda por vergonha ou medo de perder emprego.
Estratégias práticas: documente como as atividades mudaram, peça atestados quando necessário e leve exemplos concretos ao profissional. Procurar apoio é um passo de coragem.
O que fazer diante de ideação suicida
Pensamentos sobre morrer exigem ação imediata. Nunca os normalize.
- Ligue para os serviços de emergência ou um número de crise local.
- Informe familiares ou alguém de confiança e mantenha a pessoa acompanhada.
- Remova meios letais do alcance e, se possível, peça ajuda para guardar objetos perigosos.
- Busque avaliação profissional urgente; medicamentos e terapia reduzem o risco.
“Falar sobre pensamentos salva vidas: acolha sem julgamento e procure ajuda.”
O risco é dinâmico. Crie um plano de segurança com um profissional e registre gatilhos e mudanças de humor. Suporte social e tratamento adequado diminuem o risco e ajudam você a proteger sua vida.
Como é feito o diagnóstico: avaliação clínica, DSM-5/CID-11 e exames complementares
O caminho para um diagnóstico confiável começa numa conversa detalhada entre você e o profissional. Na primeira consulta, o médico fará perguntas sobre duração dos sintomas, alterações no sono, pensamentos e impacto nas suas atividades.
Entrevista clínica e exame do estado mental observam humor, pensamento, orientação, memória e risco atual de suicídio ou autolesão.
Critérios formais e escalas
O DSM-5‑TR e a CID-11 definem quais sintomas e por quanto tempo eles devem ocorrer para caracterizar um episódio. Esses manuais também ajudam a classificar gravidade e especificadores clínicos.
Escalas padronizadas, como Beck e Hamilton, medem a gravidade e acompanham resposta ao tratamento.
Exames para descartar causas médicas
Alguns sintomas podem vir de alterações físicas. Por isso, o médico pode pedir TSH/tiroxina, eletrólitos, cálcio, hemograma e, em casos indicados, vitamina D ou testosterona.
Informe todos os medicamentos e suplementos que você usa. Muitos remédios provocam alterações de humor ou interagem com antidepressivos.
O que levar à consulta
- Registro de sintomas com datas e variações ao longo dos anos.
- Eventos disparadores e histórico familiar.
- Lista de medicamentos recentes e uso de substâncias.
| Aspecto avaliado | O que o profissional pergunta | Exame/escala | Ação prática |
|---|---|---|---|
| Humor e anedonia | Duração, intensidade e impacto | Beck/Hamilton | Plano terapêutico inicial |
| Risco de suicídio | Pensamentos, planos e meios | Avaliação clínica | Medidas de segurança imediatas |
| Causas médicas | Sintomas físicos e medicações | TSH, hemograma, eletrólitos | Tratar condição de base |
| Histórico longitudinal | Episódios anteriores e padrão | Entrevista semiestruturada | Ajuste de manutenção e monitoramento |
“O diagnóstico é clínico, mas exames e escalas ajudam a tornar o cuidado mais seguro e eficaz.”
Tratamentos psicológicos baseados em evidências
Intervenções psicoterápicas oferecem caminhos práticos para recuperar energia e interesse em atividades diárias. Para quadros leves a moderados, psicoterapia é uma opção eficaz e acessível.
Terapia cognitivo-comportamental e ativação comportamental
A terapia cognitivo-comportamental ajuda você a identificar pensamentos e comportamentos que mantêm a depressão. Com técnicas estruturadas, aprende-se a testar ideias negativas e a desenvolver rotinas mais saudáveis.
A ativação comportamental foca em retomar atividades significativas. Voltar a fazer pequenas tarefas e reforçar conquistas reduz a inércia e melhora o humor.
Psicoterapia interpessoal e modalidades individuais ou em grupo
A terapia interpessoal trabalha perdas, papéis sociais e conflitos que influenciam seu humor. Ela melhora comunicação e apoio social, reduzindo fatores que mantêm sintomas.
Você pode escolher formato individual, em grupo ou combinado. Grupos oferecem suporte coletivo; sessões individuais permitem foco em questões pessoais.
- Metas e duração: geralmente 8–20 sessões, com metas claras e avaliação de progresso.
- Entre sessões: tarefas práticas potencializam resultados.
- Combinação: em casos mais intensos, terapia e medicação funcionam melhor.
- Ao buscar ajuda: peça referências, verifique formação e alinhe expectativas.
Antidepressivos: quando usar, benefícios e cautelas
Medicamentos podem ser necessários quando sintomas intensos comprometem seu trabalho, sono ou relações e a terapia isolada não traz melhora.
Antidepressivos são eficazes em casos moderada grave e ajudam a reduzir sintomas durante o episódio atual, facilitando a participação na terapia.
Indicação, benefícios e monitoramento
Você considera medicação se os sintomas atrapalham sua rotina ou há risco de piora. Em depressão moderada a grave, os benefícios costumam superar o risco de efeitos adversos.
Classes comuns incluem ISRSs e IRSNs, cada uma com efeitos e perfil de interações. A adesão, ajuste de dose e um período de 4–8 semanas são essenciais antes de avaliar resposta.
Cautelas para jovens e interações
Crianças e adolescentes exigem avaliação cuidadosa; antidepressivos podem aumentar ideação em alguns casos e precisam de acompanhamento próximo.
Reveja todos os medicamentos que toma: antidepressivos podem interagir com outros remédios. Nunca interrompa abruptamente — o desmame deve ser guiado pelo profissional.
“Combinar medicação e psicoterapia costuma oferecer os melhores resultados em episódios mais severos.”
Eletroconvulsoterapia e outras intervenções em casos resistentes
Se você ou alguém próximo não melhorou com psicoterapia e medicamentos, há alternativas clínicas. A eletroconvulsoterapia (ECT) é uma opção quando um episódio é grave, psicótico ou existe risco imediato de dano.
Como funciona: a ECT é realizada sob anestesia geral e breve estímulo elétrico que provoca uma convulsão controlada. Procedimentos seguem protocolos e monitoramento intenso.
Tempo de resposta: muitas pessoas mostram melhora nas primeiras semanas, mas o número de sessões varia conforme a resposta clínica.
Riscos e efeitos colaterais incluem confusão temporária e perda parcial de memória. A equipe reduz esses efeitos com avaliação prévia e técnicas modernas.
| Indicação | O que esperar | Riscos mais comuns | Acompanhamento |
|---|---|---|---|
| Depressão grave ou psicótica | Resposta rápida em semanas | Confusão e perda de memória | Reavaliação e terapia de manutenção |
| Risco suicida alto | Redução do risco imediato | Efeitos anestésicos | Plano de segurança e suporte familiar |
| Falha a antidepressivos e outras terapias | Melhora quando medicamentos não funcionam | Efeitos cognitivos transitórios | Combinação com psicoterapia |
Alternativas e complementos incluem estimulação magnética transcraniana e tratamentos de manutenção com medicamentos e terapia. A decisão é sempre compartilhada entre você, familiares e a equipe médica.
“A ECT integra um plano de cuidado; não substitui o acompanhamento clínico contínuo.”
Depressão em idosos: sinais, causas comuns e tratamento
Na terceira idade, tristeza persistente pode se misturar a perdas e doenças, tornando o diagnóstico mais desafiador. Cerca de 1 em cada 6 idosos apresenta sintomas que merecem atenção.
Perdas, doenças crônicas e isolamento social
Lutos, piora de doenças crônicas e redução de renda são gatilhos frequentes. O isolamento social aumenta o risco e piora o sono e a energia.
Envolver a família e cuidadores facilita apoio prático e emocional.
Depressão versus demência: como distinguir
Queixas de memória podem surgir em ambos. Na depressão, a concentração melhora com tratamento; na demência, a perda costuma ser progressiva.
Importante: a resposta cognitiva ao cuidado indica que o problema pode ser reversível.
ISRSs como primeira escolha e considerações de segurança
ISRSs como citalopram e escitalopram são frequentemente preferidos por menos efeitos adversos. Antidepressivos podem interagir com outros remédios, por isso leve lista completa ao médico.
Monitore sono, higiene do sono e efeitos colaterais. Combine medicação com terapia adaptada à rotina e atividades.
| Risco | Ação prática | Resultado esperado |
|---|---|---|
| Isolamento | Ativação social e grupos | Melhora do humor |
| Doenças crônicas | Avaliar medicação e tratar com equipe | Redução de sintomas |
| Queixa cognitiva | Teste cognitivo + acompanhar resposta | Diferenciar demência de depressão |
“Peça apoio cedo e prepare a consulta com lista de medicamentos e sintomas.”
Curso da doença e prevenção: o que reduz recaídas e promove recuperação
Conhecer a duração típica dos episódios dá perspectiva sobre quando buscar e manter o tratamento. Um episódio não tratado costuma durar cerca de seis meses e, em alguns casos, pode se estender por dois anos ou mais.
Duração típica e recorrência
Os episódios tendem a se repetir ao longo da vida. Quanto mais vezes você teve episódios, maior a chance de recorrência.
Por isso, entender o padrão ao longo dos anos ajuda a planejar cuidados e reduzir o risco de recaída.
Estratégias de prevenção e acompanhamento contínuo
Plano de manutenção com psicoterapia e medicação, quando indicada, diminui a chance de novos episódios.
Identifique gatilhos pessoais, mantenha adesão ao tratamento e faça reavaliações regulares.
- Rotina protetora: sono regular, atividade física e rede de apoio.
- Terapia cognitivo-comportamental: eficaz para prevenir recaídas ao ensinar manejo de pensamentos e comportamentos.
- Monitoramento: registre vezes em que os sintomas reaparecem e ajuste o plano ao longo dos anos.
“A prevenção é contínua: reconhecer sinais precoces e agir cedo faz grande diferença.”
Como buscar ajuda no Brasil e superar o estigma
Saber onde e como procurar atendimento facilita o início do tratamento e reduz a ansiedade. Buscar apoio é um passo prático que pode mudar sua vida.
Quando procurar um médico ou psicólogo e como iniciar o cuidado
Procure um Psiquiatra ou psicólogo se os sintomas atrapalham trabalho, sono ou relacionamentos. Também busque ajuda se tiver pensamentos sobre morte ou queda acentuada de energia.
- O que levar: lista de sintomas, medicamentos em uso e histórico familiar.
- Perguntas úteis: “Qual é a provável causa?”, “Quais opções de tratamento?” e “Como acompanharemos a resposta?”
- Direitos e opções: informe-se sobre atendimento público e serviços universitários se tiver recursos limitados.
Conversar com pessoas de confiança e buscar informação confiável ajuda a vencer o estigma. Seguir o plano combinado e levar familiares às consultas, quando concordar, aumenta suporte sem invadir sua autonomia.
“Tratar depressão é um investimento direto no seu bem-estar — pedir ajuda é um gesto de cuidado.”
Conclusão
Esta conclusão reúne o essencial para você agir com clareza e segurança sobre seu bem‑estar.
Você agora sabe o que é depressão, quando buscar avaliação e quais tratamentos funcionam — desde psicoterapia até antidepressivos e, em casos resistentes, ECT.
Valorize pequenos passos: retomar atividades significativas, conservar sono e rotina e seguir o plano combinado com seu profissional ajuda a prevenir recaídas.
Se tiver pensamentos difíceis, peça acolhimento; compartilhar não é fraqueza, é cuidado. Marque uma consulta, inicie terapia ou volte a uma atividade hoje.
Cuidar da sua saúde mental é um gesto concreto pela sua vida e por quem você ama.
Dúvidas Frequentes:
O que caracteriza um transtorno depressivo e como ele difere de tristeza comum?
Um transtorno depressivo envolve sintomas persistentes, humor deprimido, perda de interesse (anedonia), alteração do sono, apetite e concentração, que duram pelo menos duas semanas e prejudicam seu funcionamento diário. Tristeza situacional é reativa e tende a melhorar com o tempo; o transtorno compromete trabalho, estudos e relacionamentos.
Quais são os sinais principais que você deve reconhecer?
Fique atento a humor triste quase todo dia, perda de prazer, cansaço excessivo, dificuldade para dormir ou sono excessivo, mudanças de apetite, lentificação ou agitação psicomotora, sentimento de culpa ou inutilidade e pensamentos sobre morte ou suicídio. Esses sintomas, isoladamente, não definem o quadro — o padrão e o impacto é que importam.
A partir de quando chamamos de depressão — “duas semanas” é uma regra?
Sim, o critério de duração costuma ser de duas semanas com sintomas presentes na maior parte do dia. Contudo, o diagnóstico leva em conta severidade e impacto funcional; episódios podem ser leves, moderados ou graves e requerer intervenções diferentes.
Quais fatores aumentam o risco de desenvolver depressão?
A depressão surge por interação entre genética, fatores biológicos, eventos adversos, estresse crônico, uso de substâncias e condições médicas. Histórico familiar, traumas e isolamento social elevam o risco; muitas vezes há mais de um fator atuando simultaneamente.
Como diferenciar depressão de transtorno bipolar?
A depressão no transtorno bipolar alterna com episódios de mania ou hipomania — fases com energia excessiva, sono reduzido, impulsividade e pensamentos acelerados. Identificar episódios maníacos é essencial, porque o tratamento antidepressivo isolado pode piorar o quadro bipolar.
Quais são as opções de tratamento eficazes?
Tratamentos baseados em evidência incluem psicoterapias (como terapia cognitivo-comportamental e ativação comportamental), medicamentos antidepressivos quando indicados, e em casos resistentes, intervenções como eletroconvulsoterapia. Programa combinado (psicoterapia + medicação) costuma oferecer melhores resultados em quadros moderados a graves.
Como funcionam os antidepressivos e quando são recomendados?
Antidepressivos, como os ISRS (por exemplo, sertralina, fluoxetina), atuam nos neurotransmissores e costumam levar semanas para efeito pleno. São indicados em depressões moderadas a graves ou quando a psicoterapia isolada não foi suficiente. Você precisa de acompanhamento médico para ajustar dose e monitorar efeitos colaterais.
A psicoterapia realmente ajuda? Que modalidade escolher?
Sim. A terapia cognitivo-comportamental (TCC) e a ativação comportamental têm forte evidência para reduzir sintomas e prevenir recaídas. Psicoterapia interpessoal e terapias em grupo também ajudam. A escolha depende do seu quadro, preferência e disponibilidade de profissionais.
O uso de álcool e outras substâncias pode causar ou piorar a depressão?
Sim. Álcool, benzodiazepínicos, estimulantes e alguns medicamentos podem precipitar ou agravar sintomas depressivos. O uso de substâncias também complica o diagnóstico e o tratamento, por isso é importante informar seu médico sobre qualquer consumo.
Quando procurar ajuda imediata por risco de suicídio?
Procure ajuda urgente se você tem planos específicos de tirar a própria vida, intenção clara, acesso a meios letais ou aumento de desespero. Ligue para serviços de emergência, procure o pronto-socorro ou contato de crise local. Não enfrente sozinho — falar com um profissional ou pessoa de confiança pode salvar vidas.
Como é feito o diagnóstico no consultório?
O diagnóstico combina entrevista clínica, avaliação do estado mental, histórico médico e uso de critérios como o DSM-5-TR ou CID-11. Exames laboratoriais podem ser solicitados para excluir causas médicas (hipotireoidismo, anemia) ou avaliar efeitos de medicamentos.
Depressão tem cura? Como prevenir recaídas?
Muitos recuperam-se completamente com tratamento adequado, mas alguns têm episódios recorrentes. Prevenção inclui tratamento contínuo quando indicado, práticas de autocuidado (sono regular, atividade física), adesão à terapia, suporte social e acompanhamento clínico para ajuste precoce de intervenções.
Como cuidar de alguém com depressão — o que você pode fazer para ajudar?
Ofereça escuta sem julgamentos, encoraje busca de ajuda profissional, ajude a manter compromissos médicos e rotinas saudáveis, e observe sinais de piora ou risco de suicídio. Apoio prático e companhia fazem diferença, mas não substituem tratamento profissional.
Há diferenças importantes na depressão em idosos?
Sim. Em idosos, sintomas podem se manifestar mais como queixa somática, perda de interesse ou declínio cognitivo aparente. Perdas frequentes, doenças crônicas e isolamento elevam o risco. Ajustes de medicação e atenção a efeitos colaterais são essenciais nessa faixa etária.
O que fazer se o tratamento inicial não funciona?
Se não houver resposta após um tempo adequado, converse com seu médico: pode ser necessário ajustar dose, trocar medicamento, combinar com psicoterapia, ou considerar opções para depressão resistente, como eletroconvulsoterapia. Avaliar adesão, interação medicamentosa e diagnóstico alternativo é importante.
Como encontrar ajuda — por onde começar?

Atendimento Especializado focado em Depressão: Sintomas e Diagnostico
- Atualmente Sou Formado em psiquiatria na instituicao mais Renomada do Brasil, Tenho como meu maior propósito o foco no diagnóstico preciso e no tratamento individualizado da Depressão em adolescentes e adultos
- Minha abordagem é empática, acessível e baseada em evidências — explico de forma simples e leve, para que qualquer pessoa entenda o que está vivendo
- Inclusive utilizo técnicas modernas de neurociência, PNL e reprogramação mental para ajudar o paciente a desenvolver foco, produtividade e autoconhecimento
- Além das consultas, sou mentor de desenvolvimento pessoal e ofereço acompanhamento contínuo com suporte fora do consultório, fortalecendo a autoestima e promovendo resultados reais, sem culpa e com mais liberdade
- Sobretudo tenho uma vasta experiência clínica com Depressão, ajudando a diagnosticar e tratar diversos pacientes, também já tive depressão, consigo compreender na pele as dificuldades enfrentadas por você




